Ebook DTM
2 - Epidemiologia das Disfunções temporomandibulares
Autores: Roberto Brígido de Nazareth Pedras e Isabela Maddalena de Souza Lima Dias
As disfunções temporomandibulares (DTM) englobam um grupo de condições musculoesqueléticas e neuromusculares que envolvem a articulação temporomandibular (ATM) os músculos mastigatórios e tecidos associados. Representam a principal causa de dor não dentária na face e são consideradas um tipo de desordem musculoesquelética1.
Os estudos epidemiológicos das DTMs objetivam a obtenção de informações que possibilitem o diagnóstico populacional desta condição e o fornecimento de dados fundamentais para o planejamento, organização e avaliação das ações públicas necessárias a fim de se obter uma melhoria na qualidade de vida dos indivíduos acometidos2. A literatura tem mostrado que as DTM são uma condição clínica comum, podendo envolver disfunção e/ou dor dos músculos mastigatórios, desarranjos internos, e/ou dor na ATM. Estudos epidemiológicos clínicos e populacionais indicam que os sinais (por ex. ruídos articulares, sensibilidade à palpação, limitação do movimento mandibular) ou os sintomas (por ex. dor na face, dor muscular e/ou articular) podem aparecer em até 60-70% da população3,4,5. Apesar disso, a prevalência relatada de casos que requerem tratamento por dor ou incapacidade funcional é de 5 a 12%6.
Um grande estudo coorte prospectivo (OPPERA) estimou que, a cada ano, 4% dos adultos saudáveis com 18 a 44 anos de idade, desenvolvem DTM dolorosa7, sendo essa faixa etária também a que apresenta o pico de incidência da DTM3,5,8,9. As mulheres são pelo menos quatro vezes mais propensas a sofrer do transtorno3. Fatores anatômicos como frouxidão ligamentar, aspectos comportamentais (acúmulo de atividades na fase reprodutiva) e alterações hormonais ligadas ao ciclo menstrual também foram estudados no intuito de justificar a maior prevalência de DTM no sexo feminino10.
A prevalência de DTM tem aumentado nos últimos anos, afetando negativamente a qualidade de vida desses indivíduos e, por isso, torna-se mais evidente a necessidade de esclarecer as características e os fatores de risco mais predominantes nessa condição11. Esse aumento também tem ocorrido com relação a novos casos de dores crônicas por DTM. Portanto, os impactos na qualidade de vida dos pacientes têm merecido relevância nas investigações em saúde pública12. A dor orofacial é uma apresentação comum na atenção primária à saúde e a DTM representa uma das principais causas dessa queixa5.
A dor é uma condição que trás consigo limitações e sofrimentos. Conviver com esse sintoma pode trazer consequências físicas e emocionais, além de demandar tratamentos muitas vezes onerosos, além de reduzir a produtividade e comprometer a qualidade de vida13. As DTMs representam uma das principais causas de condições musculoesqueléticas resultantes de dor e disfunção, perdendo apenas para dor lombar crônica14.
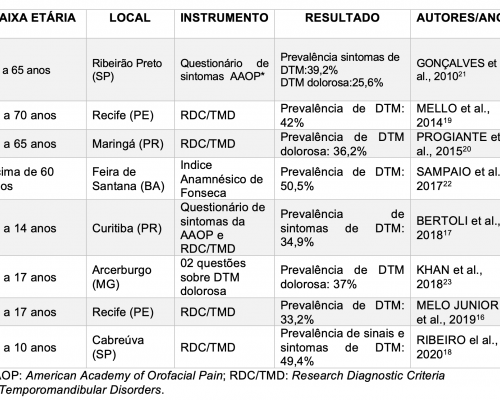
No Brasil, estima-se que a prevalência de sinais e sintomas de DTM varie entre 40 a 50% na população adulta, 20 a 30% entre os adolescentes e em torno de 16% em idosos15. Estudos que investigaram a presença de DTM em crianças e adolescentes, com idades entre 10 e 17 anos, encontraram taxas de prevalência variando entre 33,2% e 36,1%11,16,17. Outro estudo utilizando o Research Diagnostic Criteria for Temporomandibular Disrorders (RDC/ TMD) como instrumento de avaliação, investigou a presença de DTM em escolares com 08 a 10 anos de idade em Cabreúva (SP) e encontram taxa de prevalência de 49,4%18.
Estudo conduzidos no Brasil com amostras de indivíduos adultos apontam altas taxas de prevalência de sinais e sintomas de DTM. Mello et al., (2014) identificaram que 42% de uma população com idade variando entre 15 e 70 anos apresentavam diagnóstico de DTM19. Progiante et al. (2014) avaliaram a dor por DTM em uma população de 20 a 65 anos de idade e a prevalência verificada foi de 36,220. Gonçalves et al. (2010) encontraram prevalência de 25,6% de sintomas dolorosos relacionados com a DTM em uma população com 15 a 65 anos de idade, enquanto a prevalência de qualquer sintoma foi de 39,2%21.
Em relação à prevalência entre indivíduos idoso, um estudo realizado em Feira de Santana (BA) identificou sintomas de DTM em 50,2% da população acima de 70 anos de idade22.
De modo geral, os levantamentos epidemiológicos indicam uma prevalência alta de sinais, sintomas e também do diagnóstico de DTM (Tabela). Entretanto, a diversidade dos instrumentos utilizados para avaliação de DTM, a faixa etária estudada e os objetivos propostos em cada estudo limita a comparação dos resultados. Dessa forma, torna-se evidente a importância da realização de mais estudos para avaliar a prevalência, os fatores de risco e a distribuição das DTMs no Brasil, a fim de guiar o planejamento de ações e políticas públicas para a prevenção, bem como para um melhor diagnóstico e manejo dos pacientes com essas condições15.
Os estudos epidemiológicos das DTMs objetivam a obtenção de informações que possibilitem o diagnóstico populacional desta condição e o fornecimento de dados fundamentais para o planejamento, organização e avaliação das ações públicas necessárias a fim de se obter uma melhoria na qualidade de vida dos indivíduos acometidos2. A literatura tem mostrado que as DTM são uma condição clínica comum, podendo envolver disfunção e/ou dor dos músculos mastigatórios, desarranjos internos, e/ou dor na ATM. Estudos epidemiológicos clínicos e populacionais indicam que os sinais (por ex. ruídos articulares, sensibilidade à palpação, limitação do movimento mandibular) ou os sintomas (por ex. dor na face, dor muscular e/ou articular) podem aparecer em até 60-70% da população3,4,5. Apesar disso, a prevalência relatada de casos que requerem tratamento por dor ou incapacidade funcional é de 5 a 12%6.
Um grande estudo coorte prospectivo (OPPERA) estimou que, a cada ano, 4% dos adultos saudáveis com 18 a 44 anos de idade, desenvolvem DTM dolorosa7, sendo essa faixa etária também a que apresenta o pico de incidência da DTM3,5,8,9. As mulheres são pelo menos quatro vezes mais propensas a sofrer do transtorno3. Fatores anatômicos como frouxidão ligamentar, aspectos comportamentais (acúmulo de atividades na fase reprodutiva) e alterações hormonais ligadas ao ciclo menstrual também foram estudados no intuito de justificar a maior prevalência de DTM no sexo feminino10.
A prevalência de DTM tem aumentado nos últimos anos, afetando negativamente a qualidade de vida desses indivíduos e, por isso, torna-se mais evidente a necessidade de esclarecer as características e os fatores de risco mais predominantes nessa condição11. Esse aumento também tem ocorrido com relação a novos casos de dores crônicas por DTM. Portanto, os impactos na qualidade de vida dos pacientes têm merecido relevância nas investigações em saúde pública12. A dor orofacial é uma apresentação comum na atenção primária à saúde e a DTM representa uma das principais causas dessa queixa5.
A dor é uma condição que trás consigo limitações e sofrimentos. Conviver com esse sintoma pode trazer consequências físicas e emocionais, além de demandar tratamentos muitas vezes onerosos, além de reduzir a produtividade e comprometer a qualidade de vida13. As DTMs representam uma das principais causas de condições musculoesqueléticas resultantes de dor e disfunção, perdendo apenas para dor lombar crônica14.
No Brasil, estima-se que a prevalência de sinais e sintomas de DTM varie entre 40 a 50% na população adulta, 20 a 30% entre os adolescentes e em torno de 16% em idosos15. Estudos que investigaram a presença de DTM em crianças e adolescentes, com idades entre 10 e 17 anos, encontraram taxas de prevalência variando entre 33,2% e 36,1%11,16,17. Outro estudo utilizando o Research Diagnostic Criteria for Temporomandibular Disrorders (RDC/ TMD) como instrumento de avaliação, investigou a presença de DTM em escolares com 08 a 10 anos de idade em Cabreúva (SP) e encontram taxa de prevalência de 49,4%18.
Estudo conduzidos no Brasil com amostras de indivíduos adultos apontam altas taxas de prevalência de sinais e sintomas de DTM. Mello et al., (2014) identificaram que 42% de uma população com idade variando entre 15 e 70 anos apresentavam diagnóstico de DTM19. Progiante et al. (2014) avaliaram a dor por DTM em uma população de 20 a 65 anos de idade e a prevalência verificada foi de 36,220. Gonçalves et al. (2010) encontraram prevalência de 25,6% de sintomas dolorosos relacionados com a DTM em uma população com 15 a 65 anos de idade, enquanto a prevalência de qualquer sintoma foi de 39,2%21.
Em relação à prevalência entre indivíduos idoso, um estudo realizado em Feira de Santana (BA) identificou sintomas de DTM em 50,2% da população acima de 70 anos de idade22.
De modo geral, os levantamentos epidemiológicos indicam uma prevalência alta de sinais, sintomas e também do diagnóstico de DTM (Tabela). Entretanto, a diversidade dos instrumentos utilizados para avaliação de DTM, a faixa etária estudada e os objetivos propostos em cada estudo limita a comparação dos resultados. Dessa forma, torna-se evidente a importância da realização de mais estudos para avaliar a prevalência, os fatores de risco e a distribuição das DTMs no Brasil, a fim de guiar o planejamento de ações e políticas públicas para a prevenção, bem como para um melhor diagnóstico e manejo dos pacientes com essas condições15.
Roberto Brígido de Nazareth Pedras
Sócio fundador da SBDOF. Coordenador da Comissão de Saúde Pública da SBDOF. Especialista em Disfunção Temporomandibular e Dor Orofacial pelo Conselho Federal de Odontologia. Mestre em Saúde da Criança e do Adolescente pela FMUFMG. Professor Adjunto do Curso de Odontologia da Newton. Diretor Administrativo da SOMED
Email: robertopedras@yahoo.com.br
Email: robertopedras@yahoo.com.br
Instagram: @dor.robertopedras
Isabela Maddalena de Souza Lima Dias
Sócia efetiva da SBDOF.
Cirurgiã- Dentista pela Universidade Federal de Juiz de Fora.
Especialista em Disfunção Temporomandibular e Dor Orofacial pela ABO/ FASE-Petrópolis.
Pós-doutora em Saúde Coletiva- Faculdade de Medicina- Universidade Federal de Juiz de Fora.
Email: isabelamdias@gmail.com
Cirurgiã- Dentista pela Universidade Federal de Juiz de Fora.
Especialista em Disfunção Temporomandibular e Dor Orofacial pela ABO/ FASE-Petrópolis.
Pós-doutora em Saúde Coletiva- Faculdade de Medicina- Universidade Federal de Juiz de Fora.
Email: isabelamdias@gmail.com
Instagram: @isa_maddalena
Referências Bibliográficas:
1. de Leew. R. Orofacial Pain. Guidelines For Assessment, Diagnosis, and managment. The American of Orofacial Pain. Chicago: Quintessence, 6 th ed, 2018.
2. Magnusson T, Egermark I, Carlsson GE. A longitudinal epidemiologic study of signs and symptoms of temporomandibular disorders from 15 to 35 years of age. J Orofac Pain. 2000;14(4):310-319. PMID:11203765
3. Sharma S, Gupta DS, Pal US, Jurel SK. Etiological factors of temporomandibular joint disorders. Natl J Maxillofac Surg. 2011; 2(2):116–19. doi: 10.4103/0975-5950.94463.
4. Conti, Paulo César Rodrigues, DTM: Disfunções temporomandiulares e Dores Orofaciais: aplicação clínica das Evidências científicas. Maringá, PR: Dental Press, 2021.
5. Lomas J, Gurgenci T, Jackson C, Campbell D. Temporomandibular dysfunction. Aust J Gen Pract. 2018 Apr; 47(4):212-215. doi: 10.31128/AFP-10-17-4375
6. National Institute of Dental and Craniofacial Research. Facial pain. Bethesda, MD: National Institutes of Health. 2014.
7. Slade DG, Fillingim RB, Sanders, AE, Bair E, Greenspan JD, Ohrbach R , Dubner R, Diatchenko L, Smith SB, Knott C, Maixner W. Summary of findings from the OPPERA prospective cohort study of incidence of first-onset temporomandibular disorder: implications and future directions. J Pain 2013 dec; 14 (12 Suppl):116–124. doi: 10.1016/j.jpain.2013.09.010
8. Gauer RL, Semidey MJ: Diagnosis and treatment of temporomandibular disorders. Am Fam Phys. 2015; 91(6):378-386. PMID: 25822556
9. Liu F, Steinkeler A. Epidemiology, diagnosis, and treatment of temporomandibular disorders.Dent Clin North Am. 2013 Jul;57(3):465-79. doi: 10.1016/j.cden.2013.04.006
10. Martins RJ, Garcia AR, Garbin CAS, Sundefeld MLMM. Relação entre classe socioeconômica e fatores demográficos na ocorrência da disfunção temporomandibular. Ciênc Saúde Coletiva. 2008;13(2):2089-2096. doi: 10.1590/S1413-81232008000900013
11. Dantas AMX, Santos EJL, Vilela RM, Lucena LBS. Perfil epidemiológico de pacientes atendidos em um Serviço de Controle da Dor Orofacial. Rev Odontol UNESP. 2015 Nov-Dec; 44(6): 313-319. doi: 10.1590/1807-2577.1065
12. Barbosa TS, Miyakoda LS, Pocztaruk RL, Rocha CP, Gavião MBD. Temporomandibular disorders and bruxism in childhood and adolescence: review of the literature. Int J Pediatr Otorhinolaryngol. 2008;72(3): 299-314. doi: 10.1016/j.ijporl.2007.11.006
13. Campbell LC, Clauw DJ, Keefe FJ. Persistent pain and depression: a biopsychosocial perspective. Biol Psychiatry. 2003 Ago;54(3):399-409. doi: 10.1016/S0006-3223(03)00545-6
14. National Institute of Dental and Craniofacial Research – NIDCR. Facial pain. Bethesda: National Institutes of Health. 2008.
15. ALVARENGA, Mariana Guimarães Jorge, PAULA, Janice Simpson, VETTORE, Mário Viana. Epidemiologia das Disfunções Temporomandibulares no Brasil. In: PEDRAS, Roberto Brígido de Nazareth; DIAS Isabela Maddalena de Souza Lima (org.). Disfunções Temporomandibulares. Uma Abordagem dentro do contexto de saude pública. p. 35-47. Disponível em: http://eventossbdof.com.br/painel/cliente/arquivos
16. Melo Junior FA, Aroucha JMCNL, Arnaud M, Lima MGS, Gomes SGF, Ximenes R, Rosenblatt A, Caldas Jr AF. Prevalence of TMD and level of chronic pain in a group of Brazilian adolescents. Plos One. 2019; 14(2):1-13. doi: 10.1371/journal.pone.0205874
17. Bertoli FMP, Bruzamolin CD, Pizzattto E, Losso EM, Brancher JA, Souza JF. Prevalence of diagnosed temporomandibular disorders: A cross-sectional study in Brazilian adolescents. Plos One. 2018;12(2): 1-11. doi: 10.1371/journal.pone.0192254
18. Ribeiro DCF, Gradella CMF, Rodrigues LLFR, Abanto J, Oliveira LB. The Impact of Temporomandular Disorders on the Oral Health-Related Quality of Life of Brazilian Children: A Cross-Sectional Study. J Dent Child (Chic). 2020; 87(2):103-109. PMID: 32788004
19. Mello VVC, Barbosa ACS, Morais MPLA, Gomes SGF, Vasconcelos MMVB, Caldas Junior AF. Temporomandibular Disorders in a Sample Population of the Brazilian Northeast. Brazil Dent J. 2014; 25(5):442-446. doi: 10.1590/0103-6440201302250
20. Progiante PS, Patussi MP, Lawrence HP, Grossi PK, Goya S, Grossi MP. Prevalence of Temporomandibuilar Disorders in an Adult Brazilian Community Population Using the Research Diagnostic Criteria (Axes I and II) for Temporomandibular Disorders (The Maringá Study). Int J Prosthodont. 2015; 28 (6):600-609. doi: 10.11607/ijp.4026.
21. Gonçalves DAG, Fabbro ALD, Campos JADB, Bigal ME, Speciali JG. Symptoms of temporomandibular disorders in the population: an epidemiological study. J Orofac Pain. 2010;24(3):270-8. PMID: 20664828
22. Sampaio NM, Oliveira MC, Ortega AO, Santos LB, Alves TDB. Temporomandibular disorders in elderly individuals: the influence of institucionalization and socialdemographic factors. CoDAS. 2017; 29(2):1-6. doi: 10.1590/2317-1782/20162016114
23. Khan K, Muller-Bolla M, Teixeira Junior OA, Gornitsky M, Guimarães AS, Velly AM. Comorbid conditions associated with painful temporomandibular disorders in adolescents from Brazil Canada and France: A cross-sectional study. J Oral Rehabil. 2018;47(4):417-424. doi: 10.1111/joor.12923