Ebook DTM
1 - Etiologia e Fatores de Risco da DTM.
Autoras: Priscila Brenner Hilgenberg Sydney e Giovana Fernandes
A etiologia é, na linguagem médica, o estudo das causas ou fatores que interagem entre si para o aparecimento da doença, neste caso, da Disfunção Temporomandibular (DTM). Atualmente, a literatura científica mostra que a DTM tem caráter multifatorial e é baseada no modelo biopsicossocial que envolve uma combinação de fatores biológicos, psicológicos e sociais1. Por ser multifatorial, a DTM apresenta vários fatores de risco que parecem predispor, iniciar ou perpetuar seus sinais e sintomas. Os fatores predisponentes são aqueles que aumentam as chances de um indivíduo desenvolver DTM, fatores iniciantes são aqueles associados ao início da doença e os fatores perpetuantes interferem no processo de “cura” ou aumentam a progressão da doença1. Em alguns casos, um único fator pode exercer uma maior ou menor influência no processo, podendo exercer mais de uma dessas funções, sendo que isso varia entre os indivíduos para indivíduo1.
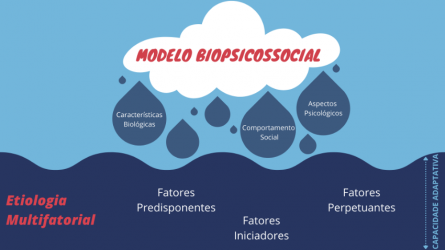
O caráter multifatorial das DTMs engloba os seus fatores de risco (predisponentes, iniciadores e perpetuantes) que, quando inseridos no contexto do indivíduo, podem ser vistos ou identificados como algumas de suas características biológicas, hábitos e comportamento social, bem como seus aspectos psicológicos. A influência dessas características, bem como seu estabelecimento como um potencial fator de risco à doença, depende de uma visualização global do indivíduo. Além disso, deve-se sempre considerar a capacidade adaptativa do indivíduo como um fator etiológico moderador no aparecimento dos sinais e sintomas. Sendo assim, para que um ou mais fatores iniciem uma DTM, é necessário que se ultrapasse a capacidade adaptativa do indivíduo1. Essa compreensão ampla é de extrema importância para que não se sobrestime a presença de um ou outro fator isolado, sem uma parte clínica relevante. A figura 1 mostra um esquema que facilita a compreensão dessa natureza mais ampla da etiologia das DTMs.
*Figura 1: Esquema ilustrativo da etiologia multifatorial da DTM
De maneira geral, as DTMs apresentam variadas formas clínicas e possuem fatores etiológicos diferentes para cada paciente. A investigação desses fatores deve ser considerada na anamnese, pois o sucesso na identificação dos mesmos para cada paciente será primordial para a adequada conduta frente ao diagnóstico clínico.
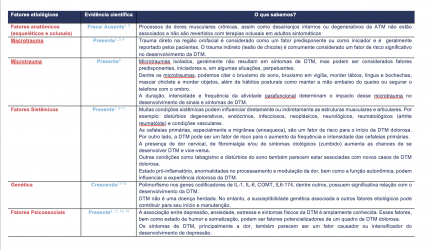
Existem fatores etiológicos já bem descritos na literatura. A tabela 1 aponta vários deles, considerando o nível de evidência científica atual.
*Tabela 1. Principais fatores de risco para DTM.
Atualmente, a ciência tem se dedicado a estudar como os fatores genéticos e fenótipos intermediários podem iniciar um quadro de DTM, através de sua influência na resposta dolorosa e na modulação da resposta ao estresse. Parte do que se sabe hoje sobre os fatores causais da DTM vem de estudos multicêntricos conduzidos ao longo dos últimos anos e unânimes em afirmar que diversos são os fatores etiológicos envolvidos nos casos de DTM, mas que eles não possuem uma relação linear entre si1,11. Achados de um importante estudo mostraram que características autorreportadas pelos pacientes, exercem maior influência como um fator preditivo de DTM do que as características observadas pelo profissional durante o exame clínico. Dos autorrelatos mais associados com novos casos de DTM, são apontados comportamentos como a parafunção oral e sintomas orofaciais não específicos e não dolorosos. Por outro lado, de forma surpreendente, o autorrelato de dor à função mandibular, presença de desgaste dentário e amplitude de abertura bucal não foram fatores preditores de DTM5.
De acordo com o exposto sobre o que há de mais relevante na literatura científica atual sobre o tema, pode-se perceber que as DTMs são uma condição de etiologia complexa, não limitada somente a fatores orofaciais e que possuem muitas comorbidades. A compreensão da etiologia multifatorial e do modelo biopsicossocial influencia diretamente na conduta clínica e, principalmente, na instalação de modalidades de tratamento de forma multidisciplinar.
O caráter multifatorial das DTMs engloba os seus fatores de risco (predisponentes, iniciadores e perpetuantes) que, quando inseridos no contexto do indivíduo, podem ser vistos ou identificados como algumas de suas características biológicas, hábitos e comportamento social, bem como seus aspectos psicológicos. A influência dessas características, bem como seu estabelecimento como um potencial fator de risco à doença, depende de uma visualização global do indivíduo. Além disso, deve-se sempre considerar a capacidade adaptativa do indivíduo como um fator etiológico moderador no aparecimento dos sinais e sintomas. Sendo assim, para que um ou mais fatores iniciem uma DTM, é necessário que se ultrapasse a capacidade adaptativa do indivíduo1. Essa compreensão ampla é de extrema importância para que não se sobrestime a presença de um ou outro fator isolado, sem uma parte clínica relevante. A figura 1 mostra um esquema que facilita a compreensão dessa natureza mais ampla da etiologia das DTMs.
*Figura 1: Esquema ilustrativo da etiologia multifatorial da DTM
De maneira geral, as DTMs apresentam variadas formas clínicas e possuem fatores etiológicos diferentes para cada paciente. A investigação desses fatores deve ser considerada na anamnese, pois o sucesso na identificação dos mesmos para cada paciente será primordial para a adequada conduta frente ao diagnóstico clínico.
Existem fatores etiológicos já bem descritos na literatura. A tabela 1 aponta vários deles, considerando o nível de evidência científica atual.
*Tabela 1. Principais fatores de risco para DTM.
Atualmente, a ciência tem se dedicado a estudar como os fatores genéticos e fenótipos intermediários podem iniciar um quadro de DTM, através de sua influência na resposta dolorosa e na modulação da resposta ao estresse. Parte do que se sabe hoje sobre os fatores causais da DTM vem de estudos multicêntricos conduzidos ao longo dos últimos anos e unânimes em afirmar que diversos são os fatores etiológicos envolvidos nos casos de DTM, mas que eles não possuem uma relação linear entre si1,11. Achados de um importante estudo mostraram que características autorreportadas pelos pacientes, exercem maior influência como um fator preditivo de DTM do que as características observadas pelo profissional durante o exame clínico. Dos autorrelatos mais associados com novos casos de DTM, são apontados comportamentos como a parafunção oral e sintomas orofaciais não específicos e não dolorosos. Por outro lado, de forma surpreendente, o autorrelato de dor à função mandibular, presença de desgaste dentário e amplitude de abertura bucal não foram fatores preditores de DTM5.
De acordo com o exposto sobre o que há de mais relevante na literatura científica atual sobre o tema, pode-se perceber que as DTMs são uma condição de etiologia complexa, não limitada somente a fatores orofaciais e que possuem muitas comorbidades. A compreensão da etiologia multifatorial e do modelo biopsicossocial influencia diretamente na conduta clínica e, principalmente, na instalação de modalidades de tratamento de forma multidisciplinar.
Priscila Brenner Hilgenberg Sydney
Professora do Curso de Odontologia e PPGO[CM1] da UFPR; Doutora e Mestre em Reabilitação Oral pela Faculdade de Odontologia de Bauru - SP; Especialista em DTM e Dor Orofacial e em Prótese Dentária FOB USP.
Email: priscilabhs@me.com
Email: priscilabhs@me.com
Instagram: @priscilabhs@samdof.ufpr
Giovana Fernandes
Professora do Curso de Odontologia do Centro Universitário Central Paulista – UNICEP; Doutora e Mestre em Reabilitação Oral pela Faculdade de Odontologia de Araraquara – UNESP; Especialista em DTM e Dor Orofacial.
Email: giovana_fernandes@hotmail.com
Email: giovana_fernandes@hotmail.com
Instagram: @dra.giovanafernandes
Referências Bibliográficas:
2. Mohlin B, Axelsson S, Paulin G, Pietila T, Bondemark L, Brattstrom V, et al. TMD in relation to malocclusion and orthodontic treatment. Angle Orthod. 2007;77(3):542-8. Epub 2007/05/01. doi: 10.2319/0003-3219(2007)077
3. Haggman-Henrikson B, Rezvani M, List T. Prevalence of whiplash trauma in TMD patients: a systematic review. J Oral Rehabil. 2014;41(1):59-68. Epub 2014/01/22. doi: 10.1111/joor.12123.
4. Huang GJ, Rue TC. Third-molar extraction as a risk factor for temporomandibular disorder. J Am Dent Assoc. 2006;137(11):1547-54. Epub 2006/11/04. doi: 10.14219/jada.archive.2006.0090.
5. Ohrbach R, Bair E, Fillingim RB, Gonzalez Y, Gordon SM, Lim PF, et al. Clinical orofacial characteristics associated with risk of first-onset TMD: the OPPERA prospective cohort study. J Pain. 2013;14(12 Suppl):T33-50. Epub 2013/12/07. doi: 10.1016/j.jpain.2013.07.018.
6. Goncalves DA, Camparis CM, Franco AL, Fernandes G, Speciali JG, Bigal ME. How to investigate and treat: migraine in patients with temporomandibular disorders. Curr Pain Headache Rep. 2012;16(4):359-64. Epub 2012/05/23. doi: 10.1007/s11916-012-0268-9.
7. Tchivileva IE, Ohrbach R, Fillingim RB, Greenspan JD, Maixner W, Slade GD. Temporal change in headache and its contribution to the risk of developing first-onset temporomandibular disorder in the Orofacial Pain: Prospective Evaluation and Risk Assessment (OPPERA) study. Pain. 2017;158(1):120-9. Epub 2016/12/17. doi: 10.1097/j.pain.0000000000000737.
8. Goncalves DA, Camparis CM, Speciali JG, Castanharo SM, Ujikawa LT, Lipton RB, et al. Treatment of comorbid migraine and temporomandibular disorders: a factorial, double-blind, randomized, placebo-controlled study. J Orofac Pain. 2013;27(4):325-35. Epub 2013/10/31. doi: 10.11607/jop.1096.
9. Visscher CM, Ligthart L, Schuller AA, Lobbezoo F, de Jongh A, van Houtem CM, et al. Comorbid disorders and sociodemographic variables in temporomandibular pain in the general Dutch population. J Oral Facial Pain Headache. 2015;29(1):51-9. Epub 2015/01/31. doi: 10.11607/ofph.1324.
10. Velly AM, Look JO, Schiffman E, Lenton PA, Kang W, Messner RP, et al. The effect of fibromyalgia and widespread pain on the clinically significant temporomandibular muscle and joint pain disorders--a prospective 18-month cohort study. J Pain. 2010;11(11):1155-64. Epub 2010/05/15. doi: 10.1016/j.jpain.2010.02.009.
11. Slade GD, Fillingim RB, Sanders AE, Bair E, Greenspan JD, Ohrbach R, et al. Summary of findings from the OPPERA prospective cohort study of incidence of first-onset temporomandibular disorder: implications and future directions. J Pain. 2013;14(12 Suppl):T116-24. Epub 2013/12/07. doi: 10.1016/j.jpain.2013.09.010.
12. Diatchenko L, Slade GD, Nackley AG, Bhalang K, Sigurdsson A, Belfer I, et al. Genetic basis for individual variations in pain perception and the development of a chronic pain condition. Hum Mol Genet. 2005;14(1):135-43. Epub 2004/11/13. doi: 10.1093/hmg/ddi013.
13. Nackley AG, Diatchenko L. Assessing potential functionality of catechol-O-methyltransferase (COMT) polymorphisms associated with pain sensitivity and temporomandibular joint disorders. Methods Mol Biol. 2010;617:375-93. Epub 2010/03/26. doi: 10.1007/978-1-60327-323-7_28.
14. Yap AU, Tan KB, Chua EK, Tan HH. Depression and somatization in patients with temporomandibular disorders. J Prosthet Dent. 2002;88(5):479-84. Epub 2002/12/11. doi: 10.1067/mpr.2002.129375.
15. Fillingim RB, Ohrbach R, Greenspan JD, Knott C, Diatchenko L, Dubner R, et al. Psychological factors associated with development of TMD: the OPPERA prospective cohort study. J Pain. 2013;14(12 Suppl):T75-90. Epub 2013/12/07. doi: 10.1016/j.jpain.2013.06.009.