Ebook DTM
6 - Comorbidades e Dor Crônica
Autores: Guilherme Vinícius do Vale Braido , Juliana dos Santos Proençae e Juliana Homem Padilha Spavieri
O que são comorbidades?Não existe um conceito universalmente aceito para o termo comorbidade e os construtos relacionados, como multimorbidade, taxa de morbidade e complexidade do paciente1. A relação de comorbidade ocorre quando duas doenças possuem correlação e continuidade temporal, podendo surgir simultaneamente ou uma preceder a outra. A associação de duas condições pode compartilhar aspectos comuns na fisiopatologia e características clínicas, o que leva, muitas vezes, a dificuldades de diagnóstico e tratamento das mesmas2.
A avaliação das comorbidades deve considerar qual doença tem maior impacto na qualidade de vida do paciente e qual a implicação dessa associação de condições no seu prognóstico1. As comorbidades são associadas a piora nos desfechos de saúde, manejo clínico complexo e aumento dos custos para o sistema de saúde1.
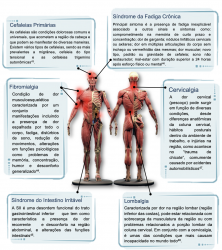
Neste capítulo, vamos descrever a relação da disfunção temporomandibular (DTM) com suas possíveis comorbidades. As condições comórbidas mais comuns foram descritas com o objetivo de mostrar como se relacionam com a DTM e como influenciam o surgimento, manutenção, avaliação e controle da mesma (Figura 1).
Relação da DTM com as comorbidades
Cerca de 59% dos pacientes com DTM dolorosa apresentam duas ou mais comorbidades3, sendo que o número de condições comórbidas está diretamente associado com a duração e a intensidade da dor relacionada à DTM4. A presença de comorbidades implica em aumento do risco para o desenvolvimento da DTM, dificuldade no diagnóstico e um pior prognóstico5. O estudo OPPERA salienta uma série de comorbidades importantes para o desenvolvimento da DTM6. Dentre elas, maior frequência de relatos de trauma, cefaleias e outros distúrbios dolorosos, limitação funcional da mandíbula, sintomas dolorosos em áreas além da região orofacial e um pior estado de saúde geral6.
A DTM e suas comorbidades podem ter a sensibilização central (SC) como mecanismo fisiopatológico comum7, especialmente quando se tornam crônicas, ou seja, quando seus sintomas permanecem por mais de 3 meses8,9. A SC é caracterizada por redução dos limiares de ativação de neurônios centrais mediante diferentes estímulos, associada à função inadequada do sistema endógeno de controle da dor que atua modulando a percepção dolorosa10. De acordo com a 11ª versão da Classificação Internacional de Doenças (CID-11), a DTM e suas comorbidades podem ser classificadas como dores primárias crônicas. Essas são definidas como dor em uma ou mais regiões do corpo, que persiste ou se repete por mais de 3 meses, associada ao sofrimento emocional ou à incapacidade funcional e não atribuída a outro diagnóstico11. Sua principal característica é a interrelação entre fatores biológicos, psicológicos e sociais12.
Dentre as possíveis comorbidades relacionadas à DTM, as cefaleias primárias são as mais frequentes, especialmente a migrânea e a cefaleia do tipo tensão (CTT)13–18. Pacientes com DTM têm risco 4,4 vezes maior de apresentar migrânea quando comparados a pacientes sem essa disfunção15. Também, a presença de CTT pode aumentar sintomas dolorosos em indivíduos que apresentam cefaleia e dor orofacial16–18. A relação entre cefaleias e DTM é complexa e as vias neuronais que essas condições compartilham, com importante participação do sistema trigeminal, pode ser uma explicação para essa interação, além da presença de SC19,20.
A dor espalhada pelo corpo é uma comorbidade muito encontrada em pacientes com DTM e dor crônica21,22. A presença de lombalgia dobra o risco de indivíduos apresentarem DTM23. Além disso, pacientes com a disfunção apresentam mais frequentemente queixas de dor na região cervical, especialmente na presença de DTM muscular22. As hipóteses sobre os mecanismos envolvidos nessa relação envolvem alterações no sistema endógeno de controle da dor e SC24,25. Estudos também apontam uma associação importante entre a DTM e fibromialgia5,26,27, sendo essa uma condição que aumenta em torno de 8 vezes a chance dos indivíduos apresentarem DTM dolorosa28.
Ainda, a fibromialgia está relacionada com maior severidade e persistência da dor pela disfunção27.
A síndrome da fadiga crônica pode estar associada à dor orofacial29,30. Aproximadamente um terço dos pacientes com essa condição apresentam sinais e sintomas de DTM e 10% dos pacientes com DTM também apresentam a síndrome da fadiga crônica31, sendo que a mesma parece ser mais comum após o início da disfunção28.
Pacientes com síndrome do intestino irritável (SII) apresentam, frequentemente, comorbidades não relacionadas a sintomas gastrointestinais e risco 3 vezes maior para DTM quando comparados a pacientes saudáveis23,32,33. Uma hipótese que pode explicar a relação entre SII e DTM é a disfunção do sistema endógeno de controle da dor, além da presença de fatores psicológicos que contribuem para cronificação das disfunções dolorosas34.
Comorbidades não dolorosas podem se associar à DTM. Como exemplo, podemos citar alterações psicossociais, como depressão, ansiedade, somatização e estresse35–37. Distúrbios de sono podem afetar a presença e manutenção de algumas comorbidades38,39. A dor altera a estrutura do sono e o sono não restaurador altera a percepção da dor, aumentando sua intensidade e diminuindo a tolerância à dor40,41. O sono de má qualidade aumenta em 4 vezes o risco de desenvolver dor em múltiplas áreas do corpo42.
Instrumentos para avaliação de pacientes com comorbidades e dor crônica
A avaliação de pacientes com dores primárias crônicas, que inclui a DTM e suas comorbidades, é complexa. Ela deve ser abrangente, considerando a interrelação entre fatores biológicos, psicológicos e sociais11.
Os fatores biológicos podem ser representados pela SC49 que, apesar de não poder ser diretamente mensurada, possui alguns sinais e sintomas clinicamente detectáveis10. Nesse sentido, os testes qualitativos somatossensoriais (Qualitative Somatosensory Testing - QualST) e o mapa de dor são ferramentas importantes na avaliação de pacientes com dores primárias crônicas50,51.
Os fatores psicológicos e sociais se referem a um estado de sofrimento emocional que inclui ansiedade, depressão, frustração, raiva, distúrbios de sono, dentre outros11,52. O Inventário de Sensibilização Central (Central Sensitization Inventory for a Brazilian Population - CSI-BP) foi criado com o objetivo de avaliar o que é chamado de “sintomas relacionados à SC”, como sintomas físicos, sensibilidade a diversos estímulos (luz, sons, odor, alimentos), incapacidade funcional, desconforto generalizado, dentre outros53,54. Porém, seus resultados têm sido mais associados a questionários que avaliam fatores psicossociais como catastrofização, somatização, sintomas de ansiedade e de depressão55–57. Assim, o CSI pode ser utilizado para avaliar a presença de sofrimento emocional relacionado à dor55–57.
O Quadro 1 resume os sinais e sintomas, assim como os instrumentos que podem ser utilizados na avaliação de pacientes com condições dolorosas crônicas, incluindo a DTM, principalmente quando associadas a comorbidades.
Quadro 1. Sinais e sintomas e instrumentos que podem ser utilizados para avaliar pacientes com comorbidades e dor crônica.
É importante salientar que a interação entre diferentes desordens é complexa e pode influenciar o sucesso do controle de tais condições11. Por isso, sua avaliação deve abranger muito além de sinais e sintomas físicos, levando sempre em consideração a presença de fatores psicossociais. Além disso, o tratamento multiprofissional é imprescindível para o controle de condições dolorosas crônicas, especialmente quando existe uma relação de comorbidade entre elas.
Guilherme Vinícius do Vale Braido
Mestre e Doutor em Reabilitação Oral - Faculdade de Odontologia de Araraquara – Unesp.
Email: guilherme.braido@einstein.br
Instagram: @dr.guilhermebraido
Email: guilherme.braido@einstein.br
Instagram: @dr.guilhermebraido
Juliana dos Santos Proença
Doutora em Reabilitação Oral – Faculdade de Odontologia de Araraquara – Unesp.
Docente do Curso de Graduação em Odontologia da Universidade Positivo e Universidade Norte do Paraná.
Email: proencajsp@gmail.com.
Instagram: @juliana.s.proenca
Docente do Curso de Graduação em Odontologia da Universidade Positivo e Universidade Norte do Paraná.
Email: proencajsp@gmail.com.
Instagram: @juliana.s.proenca
Juliana Homem Padilha Spavieri
Doutoranda do Programa de Pós-Graduação em Odontologia - Faculdade de Odontologia de Araraquara – Unesp.
Email: j.padilha@unesp.br.
Instagram: @julianahpadilha
Email: j.padilha@unesp.br.
Instagram: @julianahpadilha
Referências Bibliográficas:
- Leeuw R, Klasser G, editors. Orofacial pain: guidelines for assessment, diagnosis, and management. 6th ed. Chicago: Quintessence; 2018.
- Conti P. DTM: Disfunções temporomandibulares e dores orofaciais: aplicação clínica das evidências científicas. Maringá: Dental Press; 2021.
- Ohrbach R, editor. Diagnostic Criteria for Temporomandibular Disorders: Assessment Instruments. Version 15May2016. [Critérios de Diagnóstico para Desordens Temporomandibulares: Protocolo Clínico e Instrumentos de Avaliação: Brazilian Portuguese Version 25May2016] Pereira Jr. FJ, Gonçalves DAG, Trans. www.rdc-tmdinternational.org Accessed on <date>. Lobbezoo F, Ahlberg J, Raphael KG, Wetselaar P, Glaros AG, Kato T, et al. International consensus on the assessment of bruxism: report of a work in progress. J Oral Rehabil. 2018 Nov;45(11):837-44. https://doi.org/10.1111/joor.12663.
- Orofacial T, Classification P. International Classification of Orofacial Pain, 1st edition (ICOP). Cephalalgia. 2020;40(2):129-221. doi:10.1177/0333102419893823
- Gonçalves DAG, Conti PCR, Conti AC de CF, Cunha CO, Rubira CMF, Costa DMF, Fernandes G, Braido GV do V, Bullen IRFR de, Spavieri JHP, Proença J dos S, Barbosa JS, Bonjardim L, Campi LB, Duarte MAH, Peres MFP, Ongaro PCJ, Poluha RL, Vivan RR, Tartari T, Lima TAC de, Costa YM. Classificação Internacional de Dor Orofacial, Primeira Edição (ICOP) - versão Português Brasileiro. HM [Internet]. 2022 Apr. 1 [cited 2022 May 9];13(1):3-97. Available from: https://headachemedicine.com.br/index.php/hm/article/view/581